足底腱膜炎の3タイプと自然経過 — まずは病態を理解する
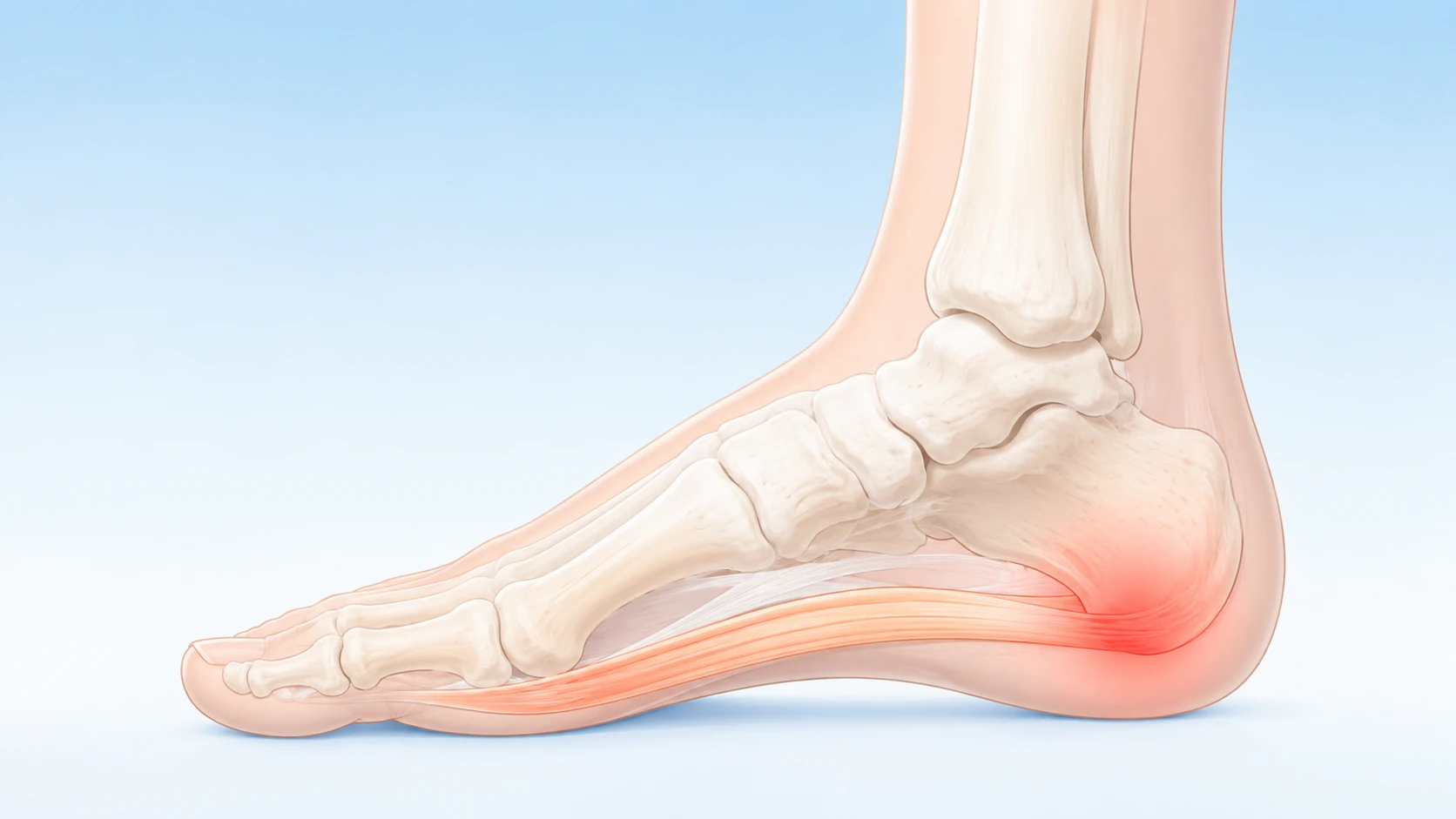
足底腱膜炎(Plantar Fasciitis、しばしば「足底筋膜炎」とも呼ばれます)は、かかと(踵骨)から足指の付け根まで扇状に広がる足底腱膜(足底筋膜)に、繰り返しの荷重・過剰なテンション・伸び縮みのストレスがかかることで生じる病態と考えられています。40〜60代の立ち仕事の方・ランナー・体重が増加した方に多く、片側のかかと(特に内側)に好発します。一般成人の約10%が生涯のうちに経験するとされる、ありふれた足の痛みです。背景の生活負荷によって朝痛主訴型・立ち仕事過用型・ランナー型の3つに大別でき、自分のタイプを知ることがケア選択の第一歩になります。
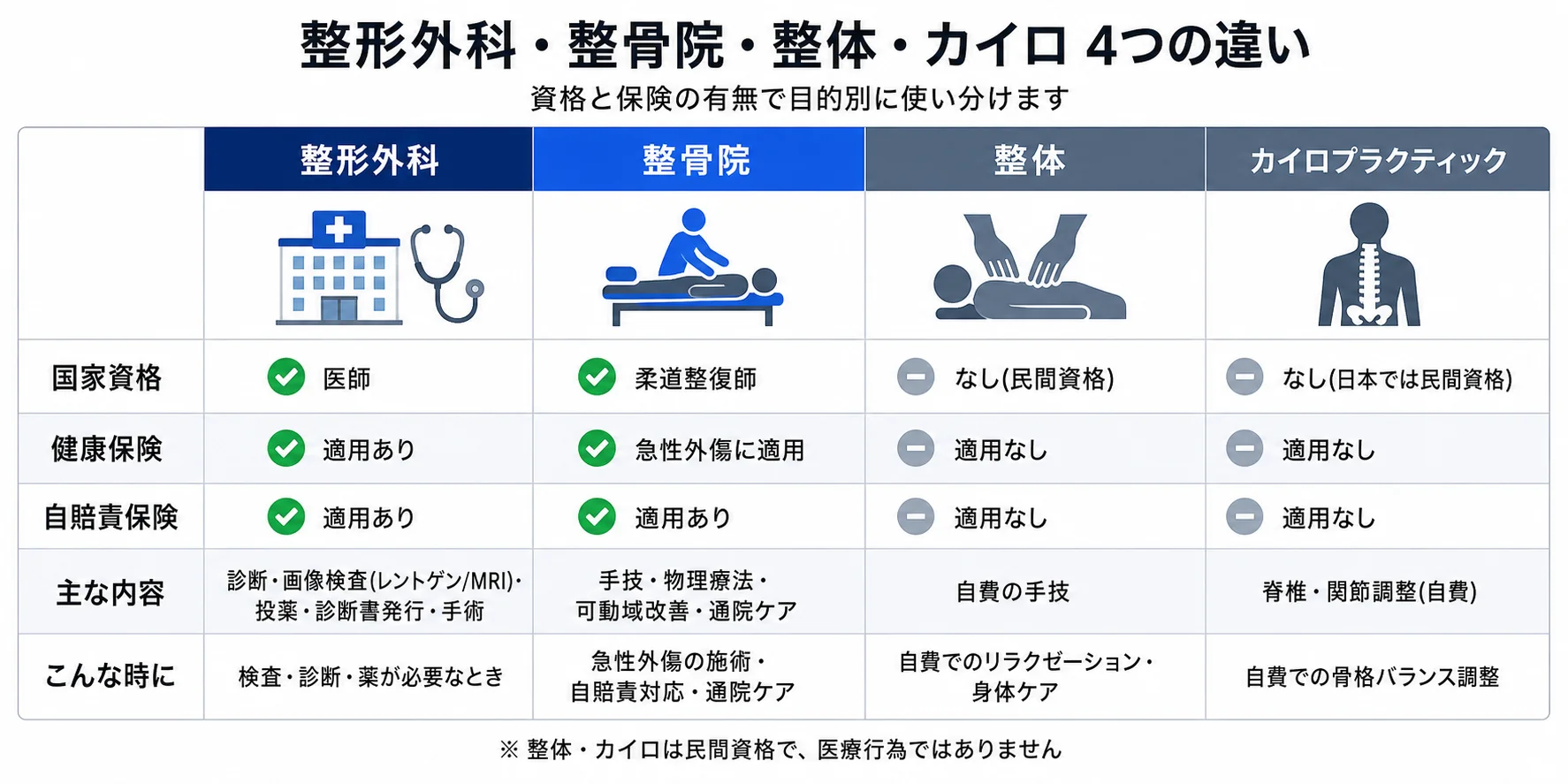
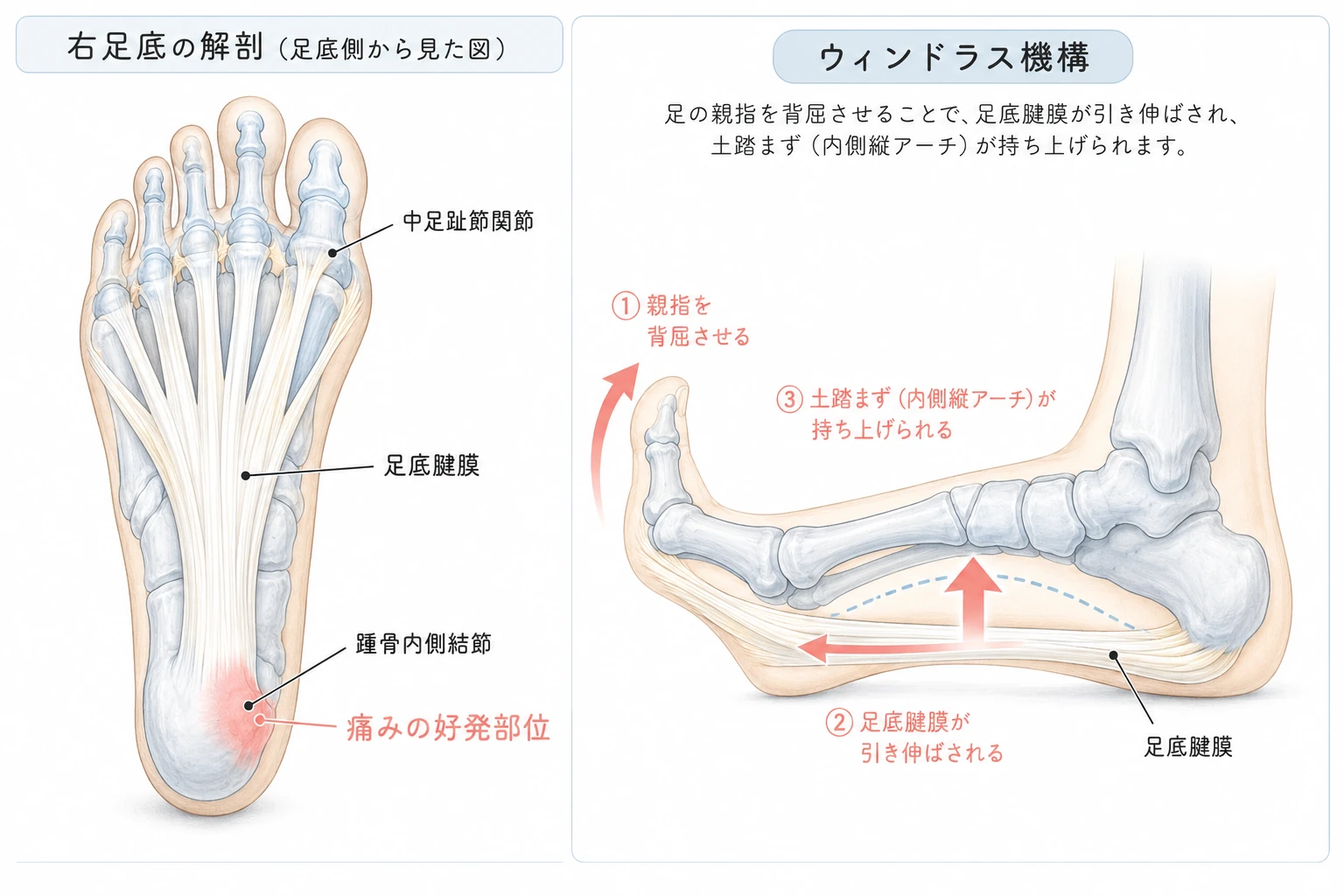
「足底腱膜」と「足底筋膜」は同じものです
診断書や情報サイトで「足底腱膜炎」「足底筋膜炎」と表記が分かれていることがあります。これは同じ組織を指す呼び方で、医学的には足底腱膜(Plantar Aponeurosis / Plantar Fascia)と呼ばれる、かかとの骨(踵骨内側結節)から足指の付け根まで扇状に広がる丈夫な線維性の膜のことです。かつては「炎症」が病態の中心と考えられていましたが、近年の研究では慢性経過例では明らかな炎症所見が乏しく、変性(微小断裂・コラーゲン構造の乱れ)が主体であることが分かっており、英語圏では「Plantar Fasciopathy(足底腱膜症)」と呼ぶ動きもあります。当院では問診と徒手検査(圧痛点の確認・ウィンドラステスト・足部アライメント・下腿三頭筋柔軟性・第一中足趾節関節可動域など)で、どの組織にストレスが集まっているかを丁寧に見極めたうえで、施術の可否を判断いたします。
背景負荷による3タイプ
発症から数週間〜3ヶ月以内の比較的新しい症例に多く、朝起きた最初の一歩のかかと痛・休んだ後の歩き始めの痛みが主訴となります。夜間に足底腱膜が短縮し、朝の体重負荷で一気に引き伸ばされて微小断裂や炎症性疼痛が生じると考えられています。動いているうちに腱膜が温まって痛みが軽減し、夕方〜翌朝にぶり返すパターンが典型的です。比較的保存的なケアで早期に改善が期待できるタイプとされ、初期対応(ストレッチ・荷重コントロール・物理療法)で経過良好なケースが多いです。
発症から3ヶ月以内の急性期。朝の一歩目痛・歩き始め痛が主訴で、保存的ケアで早期改善が期待しやすいタイプ。
特徴: 発症初期 / 朝痛主訴 / 早期介入で改善期待
3ヶ月〜1年以上経過した慢性例に多く、長時間の立ち仕事(看護師・販売・調理・教員など)・体重増加・硬い床での作業が背景にあるタイプです。腱膜の慢性変性(コラーゲン構造の乱れ・微小断裂の繰り返し)が主体で、朝の一歩目痛に加え夕方の累積痛・両側性に広がる傾向がみられることもあります。靴・インソール・荷重コントロール・体重管理を含む生活習慣の見直しが必要なケースが多く、保存的なケアと並行して足部アライメントの根本的な再評価が鍵になります。
3ヶ月以上経過の慢性例。立ち仕事・体重増加が背景で、足部アライメントと生活習慣の見直しが鍵となるタイプ。
特徴: 慢性過用 / 立ち仕事 / 生活習慣見直し必須
ランニング・マラソン・サッカー・バスケットボール等のスポーツ選手や愛好家に多く、走行距離の急増・硬い路面での走行・シューズの摩耗・回内足/扁平足/ハイアーチなどの足部アライメント要因が背景にあるタイプです。走行中・走行直後の足底痛、ジャンプ着地時の踵痛が特徴で、競技継続の可否が大きな関心事になります。足底腱膜だけでなく、アキレス腱・後脛骨筋腱・足底内在筋にもストレスが波及していることが多く、競技負荷の段階的な調整・シューズ/インソール再選定・キネティックチェーン全体の評価が重要です。当院では競技復帰までの段階的なプランをご相談いただけます。
ランナー・スポーツ愛好家。走行距離急増・足部アライメントが背景で、競技復帰までの段階的プランが鍵。
特徴: 競技負荷 / アライメント要因 / 段階的競技復帰
動作別の症状変化 — 自分の足底腱膜炎のサインを観察する
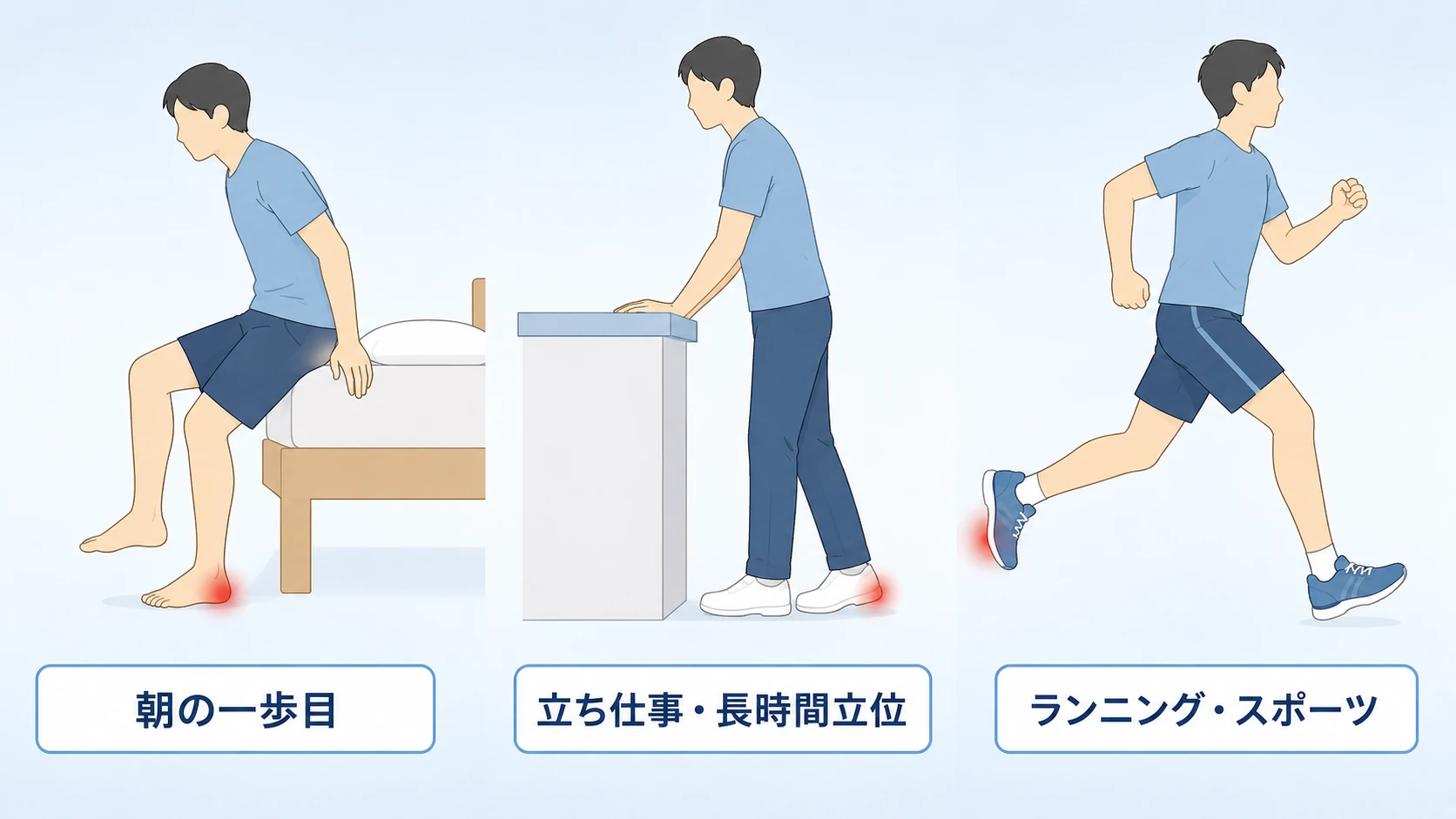
足底腱膜炎は、動作や時間帯によって痛みの強さがはっきり変化することが多く知られています。これは足底腱膜が伸長(伸ばされる)・短縮(縮まる)のサイクルを繰り返すという機械的特徴が背景にあるためと考えられています。下記は一般的な傾向です(個人差あり)。
- 悪化しやすい動作・場面 — 朝起きた最初の一歩/長時間座った後の歩き始め/裸足での歩行(特にフローリング)/長時間立ち仕事の後半・終了時/硬い路面でのランニング/ジャンプ・つま先立ち
- 楽になりやすい場面 — 動いて腱膜が温まった後/クッション性のある靴・インソールを履いた時/温熱(入浴・カイロ)/ふくらはぎ〜足底のストレッチ後/座位・足を上げて休息
- 足底腱膜炎の典型サイン — 朝起きた最初の一歩目で「ズキッ」とかかとに刺すような痛み → 数歩〜数分で軽減 → 立ち仕事や歩行で夕方にまた痛む
かかとの圧痛点 — Windlass(ウィンドラス)テストとは
足底腱膜炎の徒手検査でよく用いられるのが、かかと内側の圧痛確認とウィンドラステストです。かかと内側(踵骨内側結節)を指で押すと一点に強い圧痛があり、足指(特に親指)を上方に反らすと足底腱膜が引き伸ばされて痛みが増す(ウィンドラステスト陽性)というのが典型的な所見とされます。ただし似た症状を示す病態に足根管症候群(脛骨神経の絞扼)・踵骨疲労骨折・Baxter神経絞扼・脂肪体炎・関節リウマチに伴うかかと痛などがあり、これらは保存的アプローチや対応戦略が異なります。かかとの痛みが2週間以上続く・夜間痛がある・両側同時発症・しびれを伴う場合は、自己判断せずまずは整形外科でX線・超音波・必要に応じてMRIによる画像検査をご検討ください。
足底腱膜炎の自然経過 — ガイドラインが示す事実
足底腱膜炎と診断されると「いつ治るのか」「ランニングや仕事を続けてよいのか」と不安になる方が多くいらっしゃいますが、足底腱膜炎は約80〜90%が保存療法で1年以内に症状改善を得られると報告されている、予後の比較的良い病態です。患者さまが選択肢を冷静に判断するための一次情報として、複数の引用をご紹介します。
足底腱膜炎の自然経過 — AAOSガイドライン
米国整形外科足の外科学会(AOFAS)・米国足部外科学会(ACFAS)等が示すガイドライン・系統的レビューによれば、足底腱膜炎は約80〜90%の症例が1年以内に保存療法で症状改善を得るとされています(Buchbinder R. N Engl J Med. 2004 ほか)。一方で約10〜20%は症状が遷延・難治化する可能性があり、特に体重増加・コントロール不良の糖尿病・両側性発症・長期罹病(1年以上)が予後不良因子として挙げられています。完全な無痛に至らず軽度の朝痛が長期間残るケースもあり、あくまで集団としての傾向であり、個々の経過を保証するものではありません。
保存療法の位置づけ — 国際的なコンセンサス
国際的なガイドライン(APTA Clinical Practice Guidelines 2014 / 改訂版)では、足底腱膜炎の初期対応として足底腱膜ストレッチ・下腿三頭筋(ふくらはぎ)ストレッチ・足部内在筋強化・荷重コントロール・適切なシューズ/インソール選定が「強い推奨」とされています。手術は6〜12ヶ月以上の保存療法で改善しない難治例に対する最終手段と位置づけられており、安易な手術介入は推奨されていません。当院の鍼灸・手技・物理療法は、ストレッチや荷重コントロールを始めるための痛みのコントロールや、足底腱膜・下腿三頭筋・足部内在筋の緊張緩和を補う『保存的なケアの選択肢のひとつ』としてご利用いただけます。
体外衝撃波療法(ESWT)・PRP注射 — エビデンスの位置づけ
保存療法で6ヶ月以上改善しない難治性の足底腱膜炎に対しては、体外衝撃波療法(ESWT, Extracorporeal Shock Wave Therapy)・PRP(多血小板血漿)注射などが整形外科で選択肢として挙がります。複数のメタ解析でESWTには中等度〜高い有効性が報告されていますが、保険適用範囲・施設の有無・自費負担額は施設ごとに異なります。「鍼灸・手技・物理療法 → 改善が乏しければESWT/PRP → それでも改善が乏しければ手術」という段階的な選択肢の順序を、整形外科の主治医と相談しながら検討するのが一般的です。当院は保存的なケアの選択肢として、ESWTや手術の前段階でのご利用を主に想定しています。
セルフチェック(あくまで観察ポイントです)
あなたの症状が足底腱膜炎に近いか、観察ポイント
- 痛みの場所: かかと内側〜土踏まず後方の一点(踵骨内側結節)に圧痛
- 朝の一歩目: ベッドから降りた最初の数歩でズキッと刺す痛み(数分〜十数分で軽減)
- 動作: 動き始めに痛み → 動いて温まると軽減 → 夕方や翌朝にぶり返す典型サイクル
- 姿勢別変化: 親指を反らす(ウィンドラステスト)で土踏まずに痛みが増す
- 背景負荷: 立ち仕事・体重増加・ランニング・新しい靴・硬い路面など心当たり
※ 上記は一般的な傾向であり、診断ではありません。足底腱膜炎の確定診断には医療機関でのX線・超音波(エコー)検査・必要に応じMRIが必要です。足根管症候群・疲労骨折・脂肪体炎など類似症状を示す病態もあるため、自己判断ではなく整形外科でのご評価を優先してください。
背景因子 — 体重・足部アライメント・シューズ
足底腱膜炎は単一の原因で起こることは少なく、体重(BMI高め)・足部アライメント(扁平足・ハイアーチ・回内足)・下腿三頭筋(ふくらはぎ)の柔軟性低下・履物・床面の硬さ・職業上の立位時間・運動量の急増など複数の要因が重なって発症することが多いと考えられています。改善のためには痛みの除去だけでなく、これら背景因子の見直しが重要です。
体重(BMI)と足底腱膜炎 — エビデンス
非アスリート集団における足底腱膜炎の最大のリスク因子のひとつがBMI高め(肥満)であることが、複数のメタ解析(van Leeuwen 2015等)で報告されています。BMI 30以上では非肥満群と比較して発症リスクが約2〜3倍に上昇するとされ、体重1kgの減量が足底腱膜への負荷を歩行1歩あたり約3〜4kg減らすと試算する報告もあります。減量は短期的な対症療法と比べて時間がかかりますが、再発予防まで含めた長期的な視点では極めて有効な選択肢です。当院は減量そのものを指導する立場ではありませんが、必要に応じ管理栄養士・主治医との連携をおすすめしています。
・Buchbinder R. "Plantar Fasciitis." N Engl J Med. 2004;350(21):2159-2166.
・Martin RL, et al. "Heel pain-plantar fasciitis: revision 2014. APTA Clinical Practice Guidelines." J Orthop Sports Phys Ther. 2014;44(11):A1-33.
・Riddle DL, et al. "Risk factors for Plantar fasciitis: a matched case-control study." J Bone Joint Surg Am. 2003;85(5):872-877.
・van Leeuwen KD, et al. "Higher body mass index is associated with plantar fasciopathy/'plantar fasciitis': systematic review and meta-analysis of various clinical and imaging risk factors." Br J Sports Med. 2016;50(16):972-981.
・厚生労働省 統合医療情報発信サイト「eJIM」https://www.ejim.mhlw.go.jp/